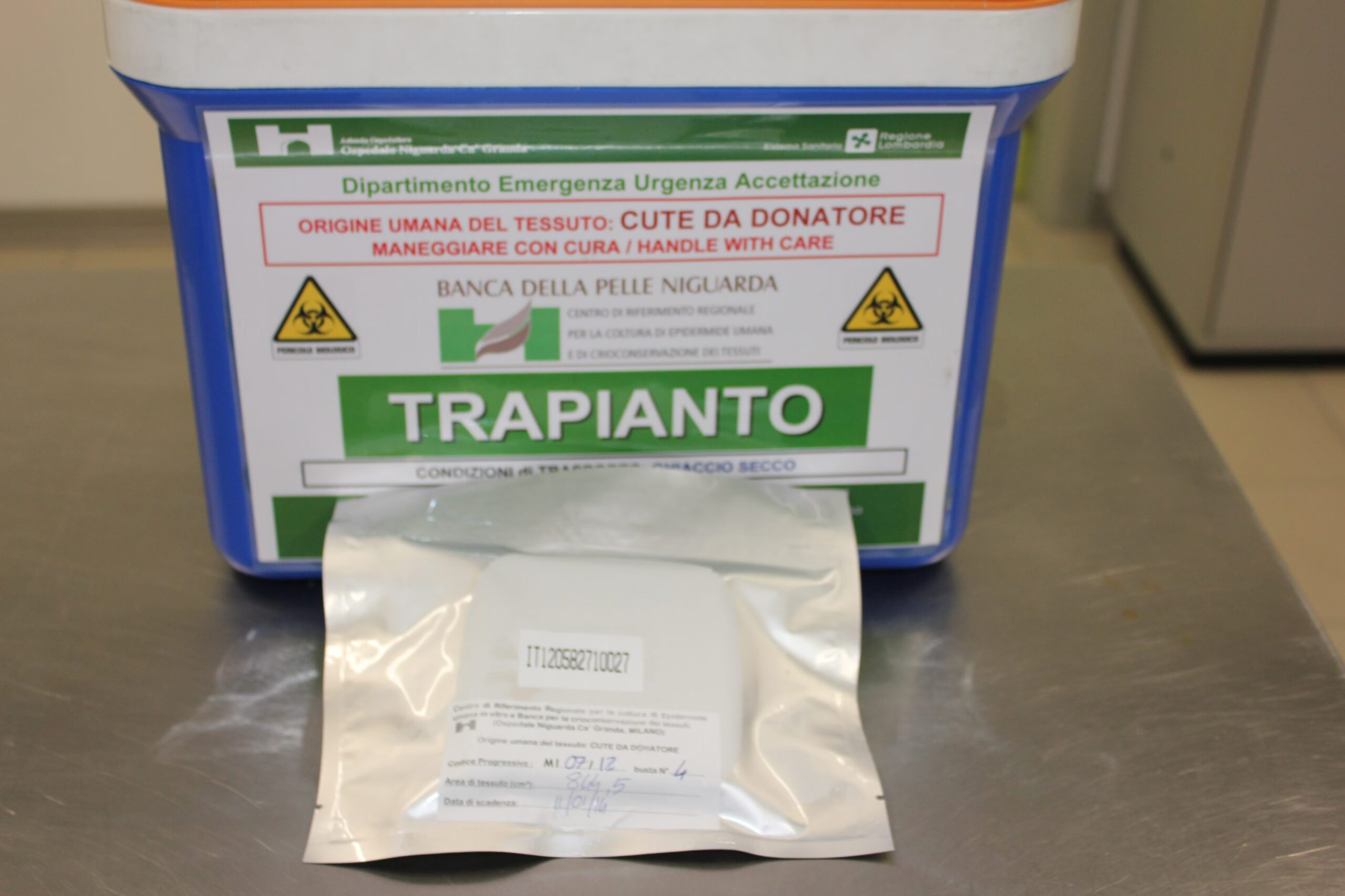
Der Vevsbank avNiguarda sykehus i Milano det er et nasjonalt senter for fortreffelighet, ett av bare fem av denne typen som er aktive i Italia (de andre er lokalisert i Torino, Verona, Cesena og Siena). Det er en struktur som er i stand til å bevare 52.000 kvadratcentimeter av vev, en viktig ressurs for å behandle pasienter berørt av alvorlige brannskader. Betydningen av dette helsevesenet er tydelig i disse dager: sykehuspersonalet har virkelig ønsket velkommen 11 pasienter involvert i den nylige tragedien til «Le Constellation»-klubben i Crans-Montana, Sveits. For å forstå hvordan denne redningsmaskinen fungerer og hva som skjer biologisk med menneskekroppen i disse tilfellene, intervjuet vi Dr. Marta Cecilia Toscabioteknolog med ansvar for Niguarda Tissue Bank, en del av SSD Tissue Bank and Tissue Therapy – direktør Dr. Giovanni Sesana, og Antonella Marisa Citterioanestesilege og plastikkirurg ansvarlig for SS Burns Center som tilhører SC Reconstructive Plastic Surgery, Large Burns and Complex Integumental Lesions. I tillegg til dem består teamet av 3 andre biologer/bioteknologer, 1 lege for laboratoriedelen og støtte til prøvetaking og 12 leger for prøvetaking.
Hva er egentlig en vevsbank?
Det handler om ideelle strukturer som tar seg av hele prosessen som er iboende for stoffene fra uttak på kadavergivere, til deres behandling i kontrollerte forurensningslaboratorier (miljøer nær sterilitet – så å si renere enn en operasjonsstue) og som inkluderer strenge kvalitetskontroller. Dette etterfølges av bevaring under de mest passende forholdene for de forskjellige stoffene. Huden kan for eksempel konserveres kl –80°C i 2 år eller inn nitrogendamp i 5 år. Når kvalitetskontroller gir et positivt resultat, for eksempel fravær av mikrobiologisk forurensning, vevet er egnet for transplantasjon og distribueres på forespørsel.

Det finnes i vårt land 5 søte banker3 for bukspyttkjerteløyer, 6 for muskel- og skjelettvev (bein, sener, leddbånd), 5 kardiovaskulære (klaffer og kar) og 12 for hornhinner; ansvarlig kan være lege eller biolog, prøvene utføres av kirurger og helsepersonell (teknikere, biologer, sykepleiere) og behandlingen av biologer eller teknikere. Det er veldig viktig å huske at alt dette er mulig takket være giverede menneskene – eller deres kjære – som gir samtykke til donasjon obduksjon.
Apropos konkrete data: hvilke mengder konservert skinn snakker vi om i banken din i Niguarda?
Til dags dato har vi 52.000 cm2 av hud som allerede er tilgjengelig for transplantasjon e 10 000 cm2 i karantene (venter på resultatene); da er forsyningen garantert av kontinuerlige donasjoner og vi har også en prosedyre for å gjenopprette «opprinnelig dårlig» hud. Hvis ikke alt dette er nok til å behandle pasienter, kan vi regne med de fire andre italienske hudbankene.
Hva er prosessen når en alvorlig forbrent pasient kommer?
Det hele starter med prøvetakingen, som utføres på ikke-synlige kroppsdeler av den avdøde donor (rygg, øvre og nedre lemmer) med dermatomen slags kirurgisk barberhøvel som lar deg få klaffer med en gjennomsnittlig størrelse på 6×20 cm; totalt fra én giver de er hentet fra 2000 til 5000 cm2.
Ved ankomst kommer det brannskadede stabilisert fra et gjenopplivningssynspunkt, daeskarektomi – det vil si en dyp rensing som fjerner de brente og ikke lenger vitale delene og etterlater det friske vevet eksponert – og vi fortsetter med dekke med donorhud (homograft): det er i utgangspunktet en «super-patch» som blant annet forbereder det skadede området til å ta imot pasientens hud (autograft) – tatt fra friske områder når det er noen – og som brukes til den siste stadier av helbredelse.
Donorhudtransplantasjon (homograft) er alltid indikert og representerer en livredder; dette er fordi det lar deg dekke til og med svært store områder, reduserer smerte, unngår tap av kroppsvæsker (spesielt proteiner, essensielt for å overleve) og sender signaler til kroppen om å regulere betennelse og begynne å helbrede.
Etter eskarektomi, dvs hudklaffer over hele det rene området: kantene prikkes med en bestemt maskin, og ser ut som en gasbind og holdes sammen av stifterså er det hele dekket med bandasjer. Etter ca. 12 dager eller mer, når huden har «smeltet» og har uttømt sin funksjon, kan du bestemme deg for å påføre den igjen eller bytte til tradisjonelle dressinger eller – hvis utvinningen er i sluttfasen – pasientens egen hud tas og overføres til sårethvor det vil slå rot og bidra til generere ny hud.
Hvordan «reagerer» ny hud når den er helbredet?
Dessverre vil den nye huden ikke være identisk med originalen og forskjellene, både estetisk og funksjonellvil avhenge av mange faktorer. Først av alt innledende tyngdekraft (utvidelse og dybde). Takket være bruken av huden, andre typer dressinger og teknikker plastisk kirurgi imidlertid kan de fås veldig gode resultaterselv lenge etter at forbrenningen har grodd. Husk at et grodd/lukket sår ender opp med å endre seg senere 2 år fra det første traumet.
Hva er den vesentlige forskjellen sammenlignet med organdonasjon?
Det er to hovedforskjeller. Den første gjelder tidspunkt for transplantasjon: Organer må transplanteres innen ca 6-12 timer fra hentingselv om det nå er mulig – for noen organer – å utvide tidene opp til 48 timer takket være ex-vivo perfusjonsmaskiner. Stoffer kan derimot bevares for årså det er mulig å lage «aksjer». Den andre forskjellen er den for tekstiler Donor-mottaker-kompatibilitet er ikke nødvendig derfor kan vev fra en donor – som hud – brukes på flere mottakere.
Mens organtransplantasjon er en permanent løsning som krever kompatibilitet for å unngå avvisning, fungerer donorhud som en livredder midlertidig. Det trenger ikke å integreres for alltid, men bare beskytte pasienten umiddelbart.
Hva blir den nye grensen i fremtiden?
Det er prosesser for å «dyrke» hud i laboratoriet, men disse typer produkter vurderes på et regulatorisk nivå narkotika av typen avanserte terapier. De administreres derfor ikke som enkle vev under kontroll av CNT (Nasjonalt transplantasjonssenter), men som ekte medikamenter, faller derfor inn under forskriften tilAIFA (Italiensk legemiddelbyrå). Før i tiden var vi det autorisert for å produsere både epidermis og dermis, jobber vi med å starte på nytt. Vi jobber for gå tilbake til å dyrke lær i laboratoriet som tidligere.
Andre prosjekter gjelder for eksempel innhenting av cellefri dermis (decellularisert) og lastet med stoffer produsert av celler i stand til maksimere helbredelse og gjør huden ny mest mulig lik den tapte.